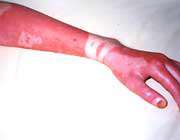
علائم و نشانه هاي زهرآگين شدن و سرعت تظاهر به آنها به عوامل زير بستگي دارد :
1- اندازه مار 2- محل , تعداد و عمق گزيدگي 3- مقدار زهر تزريق شده
4- حساسيت فردي نسبت به زهر 5- سن و وزن مصدوم 6- سلامتي عمومي عضو
7- نوع و تعداد ميكروارگانيسم موجود در حفره دهاني مار
در بررسي بيمار , ابتدا به دنبال اثرات دو دندان روي پوست مصدوم بگرديد . البته ممكن است فقط يكي از دندان ها در پوست فرو رفته باشد .گاه نيز يكي از دندان هاي مار در حمله به هدف قبلي شكسته است . اين نيز ممكن است كه مار در مرحله پوست اندازي بوده , وبيشتر از دو دندان داشته باشد .
كمكهاي اوليه
در ابتدا پس از ارزيابي محل حادثه و استفاده از لباس و كفش مناسب جهت جلوگيري از مارگزيدگي , مصدوم را از محل حادثه دور كنيد . ( البته در صورت عدم وجود خطر , بي حركت نگه داشتن مصدوم در اوليت قرار دارد ) .
اكثر گزيدگي ها در ناحيه دست و پاها اتفاق مي افتد . بنابراين توصيه مي شود ( در مورد مارهايي كه سم آنها از طريق اختلال در عملكرد دستگاه عصبي عمل مي كند , مانند مار كبري و مار مرجاني ) با استفاده از پارچه يا باندي كه حدود 4 تا 5 سانتي متر عرض داشته باشد , بالا و پايين محل گزيدگي را ببنديد , كه البته اين كار بايد با رعايت اصول انجام شود . باند يا پارچه را طوري ببنديد كه يك انگشت براحتي از زير آن عبور كند و مانع مصدود شدن خون سرخرگي نشود .
توجه : در صورتي كه محل گزش در نزديكي مفاصل است , از قرار دادن نوار در دو سمت مفصل خودداري كنيد و نوار مورد نظر را فقط در بالاي زخم ( سمتي كه به تنه مصدوم نزديك تر است ) ببنديد .
انتهاي زخمي را پايين تر يا هم سطح قلب قرار دهيد . زيور آلات , ساعت يا لباس هاي تنگ را از اندام گزيده شده خارج كنيد .
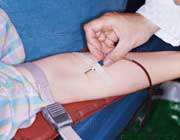
استفاده از دستگاه پمپ مكنده ي مخصوص در 30 دقيقه اول مارگزيدگي توصيه مي شود . در صورتي كه پس از 5 تا 10 دقيقه بعد از گزيدگي به بيمار رسيديد , توسط ساكشن كردن مي توانيد 25-50% زهر را خارج كنيد . در صورت در اختيار داشتن محلول آنتي سپتيك يا صابون سطح زخم را با آن شستشو دهيد .


شكلبالا : دستگاه پمپ مكنده مخصوص
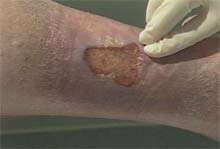
در نقطه گزيدگي و درست با همان عمقي كه نيش مار فرو رفته است ( معمولاً خيلي سطحي و حدود 4 ميلي متر ) يك برش خطي بدهيد . هيچ گاه روي ناحيه را برش ضربدري ندهيد زيرا اين كار ريسك بريده شدن اعصاب و عروق خوني را افزايش مي دهد .
زخم بايد حدود 20 دقيقه ساكشن شود . در صورتي كه نجات دهنده خود زخم بازي در دهان يا اطراف دهان داشته باشد , بايد از اين كار اجتناب نمايد . مايع زخم كه توسط ساكشن دهاني خارج مي گردد , بايد مرتباً دور ريخته شود . با اين حال اگر احتملاً بلعيده شد , جاي نگراني نيست , زيرا زهر در معده بي اثر مي شود .
در صورت امكان اطلاعات صحيحي در مورد شكل مار به دست آوريد . هرگز به بيمار اجازه ندهيد كه راه برود . مصدوم را سريعاً به مراكز درماني منتقل كنيد .
نكته : استفاده از كمپرس سرد در مار گزيدگي ممنوع است .
نكته : سم بعضي از مارها ( مثل ماركبرا و مار مرجاني ) بر روي سيستم عصبي اثر مي گذارد و با فلج كردن عضلات تنفسي باعث خفگي و مرگ فرد مي گردد . ارايه ي كمك هاي اوليه مناسب , به ويژه انجام تنفس مصنوعي ( احياي قلبي – ريوي ) در نجات زندگي اين افراد از اهميت خاصي برخوردار است .
توجه : چون مارگزيدگي در هر كشور و ناحيه با مارهاي خاص آن منطقه جغرافيايي اتفاق مي افتد , براي اطلاع صحيح از انواع مارهاي موجود در منطقه و نحوه ارايه ي كمك هاي اوليه بهتر است با مسئولين مربوطه مثل مقامات سازمانهاي بهداشتي , سازمان دامپزشكي , سازمان مراتع و جنگلباني و ... تماس بگيريد و اطلاعات لازم را از آنها جويا شويد .
توجه داشته باشيد كه بهترين كمك در اين مواقع رساندن مصدوم به مراكز درماني مي باشد .







 جواب بصورت نقل قول
جواب بصورت نقل قول