فردی كه توانست از همان آغاز كار كه به سال ۱۳۶۹ برمی گردد تا ۹۹ درصد میزان موفقیت داشته باشد. در همین راستا گزارشی را با این عضو هیات علمی دانشگاه تهران هماهنگ كرده ایم كه از نظرتان می گذرد.
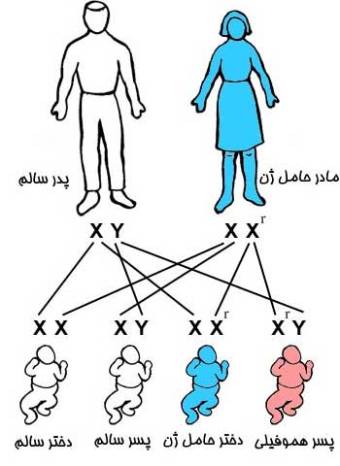
تجزیه گلبول های قرمز جنین در داخل رحم تحت تاثیر عوامل مختلف می تواند كم خونی جنین را به دنبال داشته باشد. بسته به شدت تجزیه گلبولی درجات كم خونی جنین ها متفاوت می شود. یكی از شایع ترین عوامل تاثیرگذار ناسازگاری های گروههای خونی می باشد. به گفته دكتر نیرومنش چنانچه مادری Rh منفی بوده و همسرش Rh مثبت باشد در صورت مثبت بودن Rh جنین آنتی ژن های خون جنین از طریق جفت وارد بدن مادر شده و منجر به تولید آنتی بادی در مادر می شوند. آنتی بادی ها در بدن مادر باقی مانده و در حاملگی بعدی منجر به تجزیه گلبول های قرمز جنین فعلی می شوند كه در نهایت كم خونی جنین را با درجات مختلف ایجاد می كند و گاهی حتی مرگ در داخل رحم یا پس از تولد رخ می دهد. در واقع میزان آنتی بادی كه وارد بدن جنین می شود تعیین كننده عوارضی است كه در جنین ایجاد می شوند. اگر این میزان بالا باشد كم خونی شدید رخ داده و در صورت عدم درمان (كه امروزه با تزریق خون قابل اصلاح است.) جنین دچار عارضه های متعددی چون؛ نارسایی قلبی، نارسایی كبد، ورم شدید كلیه قسمتهای بدن، آسیت (تجمع مایع در شكم) می شود و حتی همان طور كه قبلاً گفته شد امكان مرگ داخل رحمی نیز وجود دارد. كه البته تشخیص به موقع و درمان مناسب در ۹۰ درصد موارد منجر به تولد یك نوزاد سالم می شود كه زندگی سالم و طبیعی نظیر سایر افراد خواهد داشت.
(IUT) تزریق خون به جنین در داخل رحم
دكتر نیرومنش درباره نحوه انجام این عمل می گوید كه جنین هایی كه شرایط كم خون شدن برای آنها مهیا می باشد در هفته های ۱۹ تا ۲۰ حاملگی تحت كنترل سونوگرافی ۱۰ سی سی مایع آمینوتیك جنین برداشت می شود و از طریق آزمایشگاه میزان بیلی روبین موجود در مایع آمینوتیك مورد بررسی قرارمی گیرد. (بیلی روبین ماده ای است كه در صورت تجزیه گلبول قرمز در داخل خون و مایع آمینوتیك مشهود می شود به طوری كه با افزایش تجزیه گلبول قرمز با افزایش میزان این ماده روبه رو می شویم.) اگر بررسی ها كم خونی شدید را گزارش دهند تزریق خون به جنین داخل رحم آغاز می شود. دكتر نیرومنش توضیح می دهد: جهت تزریق خون بین هفته ۲۰ تا ۲۲ بارداری اقدام می كنیم. بدین ترتیب كه خون Oمنفی به صورت packed cell (خونی كه فقط گلبول های قرمز دارد) تحت سونوگرافی در شرایط استریل با بی حسی موضعی توسط سوزنی بنام shiba در حالی كه مادر در وضعیت به پشت خوابیده قرار دارد داخل شكم (صفاق) یا عروق بندناف جنین تزریق می شود. این عمل كه حدوداً یك ساعت طول می كشد باید حداقل هر دو هفته یك بار تكرار شده و تا هفته ۳۴ الی ۳۶ حاملگی ادامه پیدا كند. در تمام این مدت مادر با سونوگرافی هفتگی پیگیر می شود تا اگر خون توسط جنین جذب خوبی داشته باشد تزریق های مجدد هر ۲ هفته یك بار تكرار شود و در صورت بحرانی بودن وضعیت جنین هفته ای یك بار و یا حتی دو بار تزریق خون ضرورت پیدا می كند. در ادامه این بحث گفتنی است نوزادانی كه با این مشكل روبه رو هستند باید زودتر از موعد متولد شوند به همین جهت در این مادران حاملگی در هفته ۳۴ الی ۳۶ خاتمه داده می شود. پس از پایان حاملگی نوزاد در بخش مراقبتهای ویژه بستری می شود. چرا كه معمولاً این نوزادان مبتلا به زردی می شوند و نیاز به فوتوتراپی پیدا می كنند و گاهی حتی تعویض خون های مكرر نیاز می شود.
(البته در تمامی این موارد جز حالتهای خاص نوزاد با شیر مادر تغذیه می شود.)
روش زایمان
زایمان مادرانی كه طی حاملگی IUT (تزریق خون به جنین داخل رحم) استفاده كرده اند در ۹۹درصد موارد به صورت سزارین انجام می گیرد. این متخصص زنان و زایمان می گوید: از آنجا كه چنین مادرانی حاملگی های مكرر ناموفق را تجربه كرده اند وارد آوردن استرس به آنها صحیح نمی باشد از طرفی چون این نوزادان آسیب پذیری بالایی دارند باید به دور از هرگونه صدمه و فشاری متولد شوند. در نتیجه سزارین زایمان انتخابی می باشد.
شیوع
از آنجا كه ۱۵ درصد افراد جامعه دارای Rh منفی هستند و از این تعداد نیمی مرد و نیمی زن هستند با این سؤال روبه رو می شویم چند درصد جنین ها با كم خونی روبه رو هستند. در پاسخ به این سؤال دكتر نیرومنش ضمن اشاره به نبود آمار دقیقی در این مورد در ایران اظهار امیدواری كرد كه در سال های اخیر به دلیل استفاده از درمان های پیش گیری كننده با كاهش این بیماری روبه رو بوده ایم.
عوارض IUT
متخصص زنان و زایمان ضمن تاكید بر اهمیت تجربه در كار IUT تصریح كرد: IUT كار دشوار و وقت گیری است كه بندرت در صورت عدم تجربه كافی پزشك عوارض را برجا می گذارد كه در این صورت با عوارض زیر روبه رو می شویم:
- آسیب به احشاء و ارگان های داخلی جنین
- خونریزی جنینی
- پارگی زودرس پرده های آمینون و در نتیجه شروع زایمان پیش از موعد- عفونت در مادر و جنین
پیشگیری از كم خونی جنینی
امروزه جهت پیشگیری از كم خونی جنینی آمپولی به نام روگام طی حاملگی به مادر تزریق می شود. این آمپول در مادرانی استفاده می شود كه Rh منفی هستند و همسرانشان Rh مثبت دارند.
زمان تزریق آمپول روگام
مادران واجد شرایط تزریق روگام چنانچه عارضه هایی چون لكه بینی، خونریزی و علایم تهدید به سقط داشته باشند در اولین مراجعه خود یك عدد آمپول روگام دریافت می كنند در غیر این صورت تزریق در هفته ۲۸ تا ۳۲ حاملگی انجام می شود. علاوه بر این، پس از زایمان چنانچه نوزاد Rh مثبت باشد طی ۷۲ ساعت اول پس از زایمان تزریق روگام به مادر مجدداً ضرورت پیدا می كند. در همین راستا متخصص زنان و زایمان به برخی شرایط استثنایی اشاره كرد كه روگام بیش از یك عدد باید به مادر تزریق شود.
كه این شرایط شامل موارد زیر می باشد:
- حاملگی دوقلویی
- خونریزی بیش از اندازه
- جداشدگی زودرس جفت
- سزارین
میزان مورد نیاز روگام پس از زایمان
پس از زایمان جهت برآورد میزان مورد نیاز روگام جهت تزریق به مادر طی آزمایشی به نام Betkee میزان خونی كه از جنین وارد بدن مادر شده مورد بررسی قرار می گیرد.
براساس نتایج به ازاری هر ۳۰ سی سی خون منتقل شده از جنین به مادر یك عدد آمپول روگام به مادر تزریق می شود.
افسانه بهرامی






 جواب بصورت نقل قول
جواب بصورت نقل قول